快訊
- 中國消費低迷 陸委會警示:低價商品傾銷國際市場
- 有片/炸彈襲擊美國東北? 實為隕石空爆、相當於300噸黃色炸藥
- 南韓與日本討論軍事物資互相支援機制 韓表示需先尋求國民諒解
- 雲林麥寮風機「冒火竄黑煙」 葉片墜落!消防緊急出動
- 鄭麗文明訪美盼見川普 李德維:國際政治千變萬化,拭目以待
- 韓國能台灣不能?國民黨團力推生兩胎社宅免費
- 【AI月布局】台股超熱五月天該走該留 離場太早AI標配外選配也有這項
- 【AI月布局】亞太權重NO.1台股強漲欲小不易! COMPUTEX偏多布局
- 中國5月製造業PMI回落 出口強勁卻因「這件事」讓廠商沒賺頭
- 薔蜜逼近沖繩! 國籍航空往返日本航班異動一次看
- 徐若熙6局7K無失分飆速157公里!主場首勝終於到手
- 藍色狂潮!金控大戰大巨蛋湧10萬6510人中職史上最賣座系列賽
- 以色列發動逾25年最深入攻勢 黎巴嫩斥「焦土政策」籲真正停火
- 不滿內政部要求分攤租屋補助 蔣萬安轟「中央請客地方買單」
- 感嘆與侯友宜同遭對手抹黑 李四川:老實人不該被欺負
- 川普修改美伊協議內容曝光 需再等德黑蘭回覆「至少3天」
- 加薩戰令「越黃線殺無赦」 以軍士兵承認:說停火根本是笑話
- 台股衝破4萬點屢創新高!吳鳳妻子嗨喊:已賺到2女兒學費
- 遭中國貼「新軍國主義」標籤 日防相酸:我們沒有核武、轟炸機
- 楊立微台灣火舞殺進「英國達人秀」決賽!高難度演出全場矚目 投票結果出爐
【生命終結態度調查6-5】善終法令走在亞洲前端 為何不能滿足民眾期待?
2023-12-08 07:20 / 作者 洪敏隆

現有善終法令,很多民眾仍不了解或不滿意。陳品祐攝
2000年,台灣通過「安寧緩和醫療條例」,賦予國人臨終時能拒絕心肺復甦術或維生醫療(Do not resuscitation ,DNR)的權利,這是台灣從法制面保障人民善終權的開端。2019年《病主法》上路,範圍除原本的末期疾病,更納入不可逆轉之昏迷狀況、永久植物人狀態、極重度失智和其他經衛福部公告之罕見疾病或醫界束手無策的疾病。
原本「安寧緩和醫療條例」只能不急救或撤除維生醫療,《病主法》也將「可能有效但患者不見得希望接受」的醫療措施(如人工營養與流體餵養)拉出來做討論,這部法律不只是亞洲第一個,也被稱為是亞洲保障病人自主權利最完整的一部專法。
從健保署年度資料統計「當年癌症死亡人數」在前一年接受安寧的利用率,近幾年的確是逐年在上升,顯示民眾在面臨自己的死亡前,慢慢開始傾向於自己能夠選擇不接受積極的治療或急救。然而,願意將DNR意願註記於健保卡,至今約90萬人,亦即「安寧緩和醫療條例」施行23年後,仍僅約佔全台0.04%的成年民眾註記。《病主法》也僅有約6.5萬人預立醫療決定意願,且有明顯的城鄉落差,每年約有4成5到5成4的預立者是來自雙北地區。
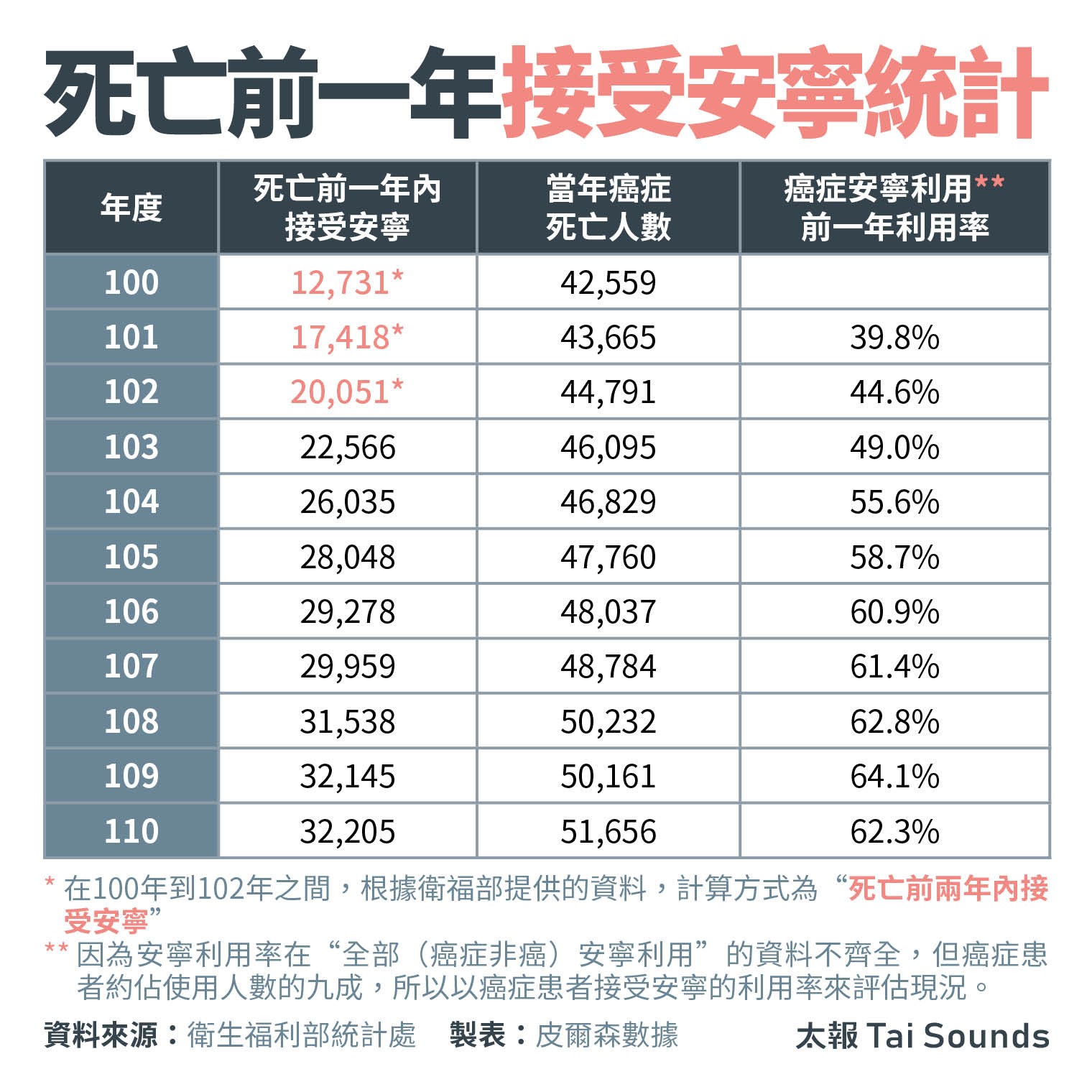
死亡前一年接受安寧統計
《太報》與皮爾森數據公司合作所做的「生命終結態度意見調查」顯示,受訪者了解《病主法》與「安寧緩和條例」這兩部法律只有3成,有4成6是對這兩部法律都不了解,僅了解《安寧條例》是1成3,僅了解《病主法》只有約1成。
調查也顯示,目前僅有32%的民眾認為現有的《病主法》和「安寧條例」已經足夠涵蓋病患生命終末善終的處置。
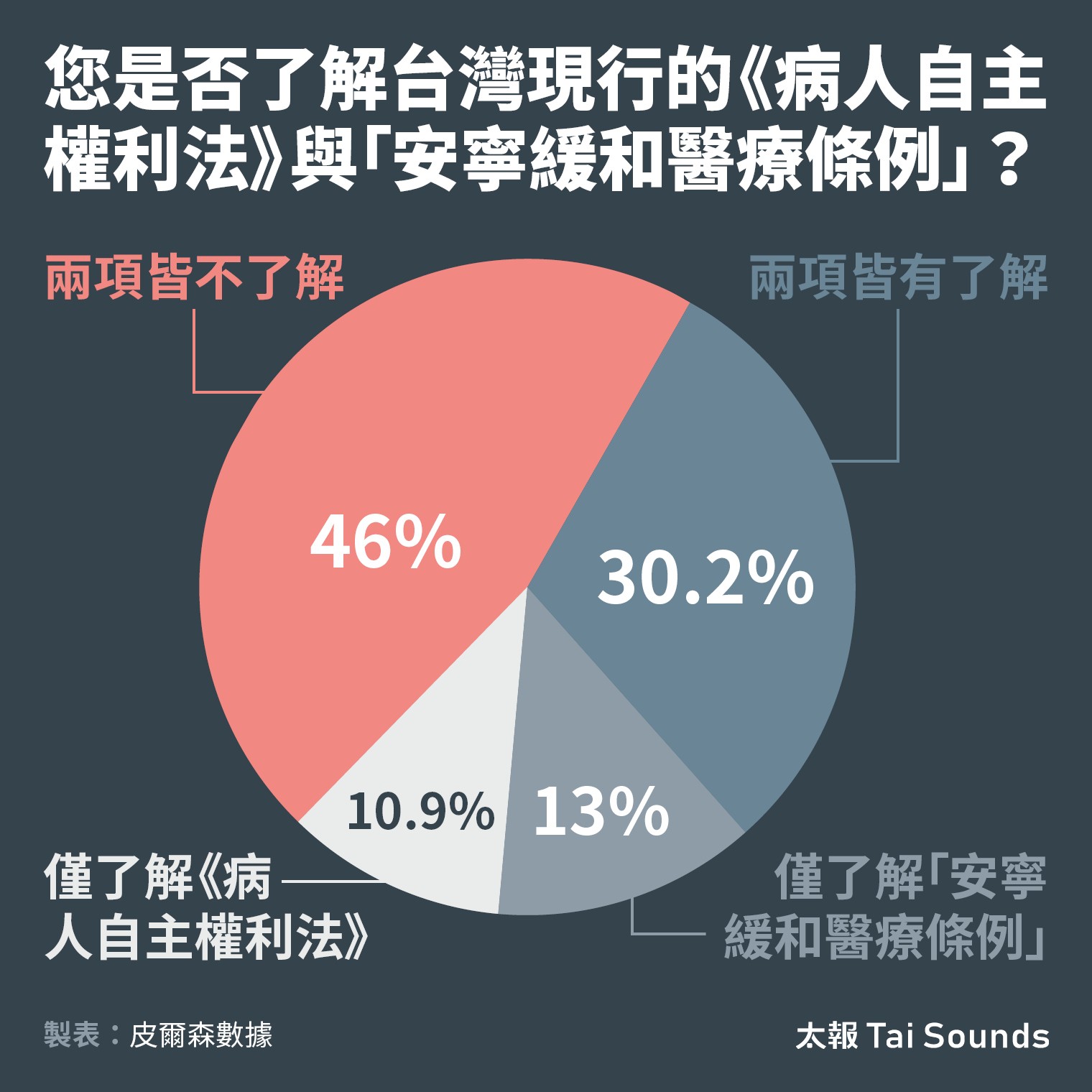
是否了解《病主法》與「安寧條例」?
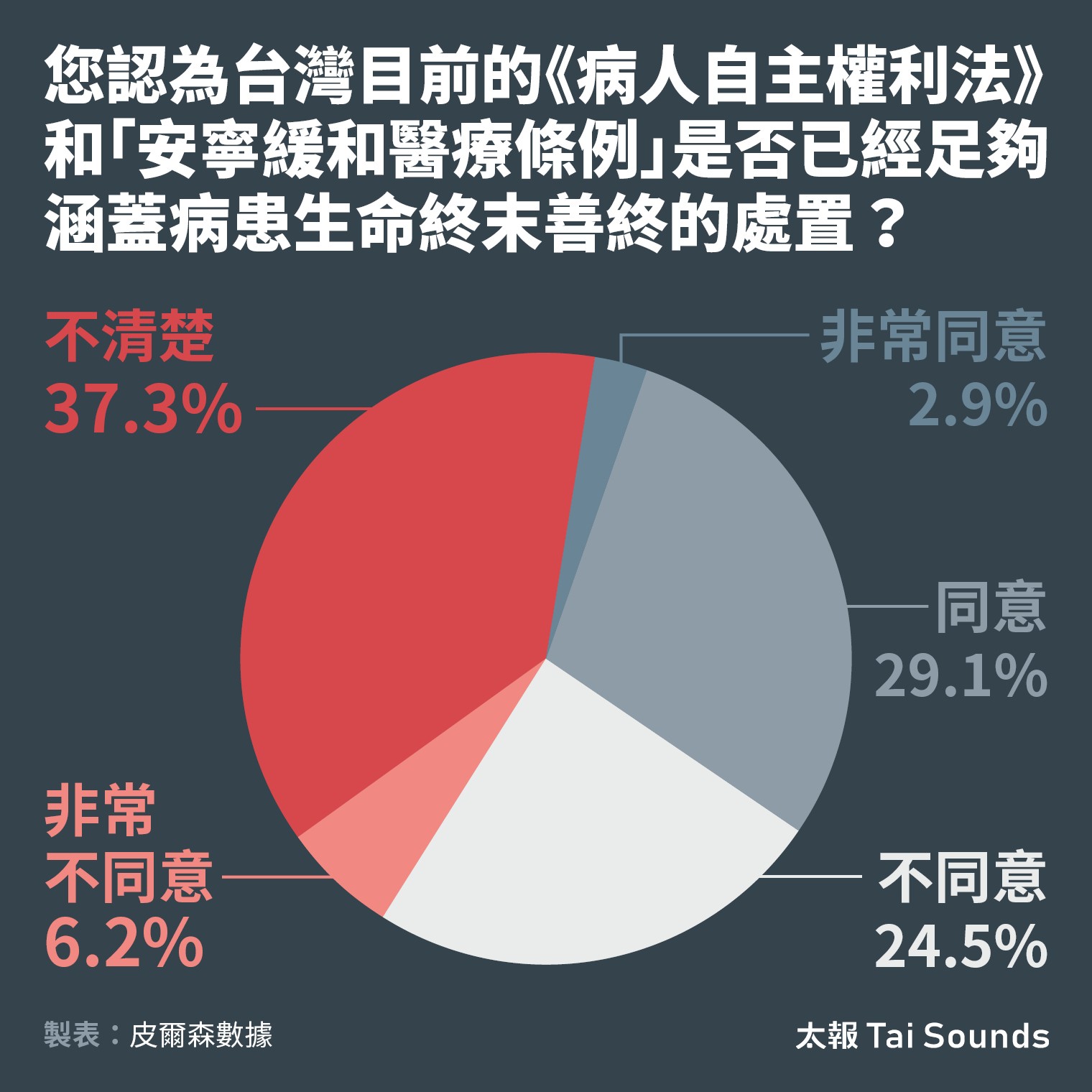
《病主法》與「安寧條例」是否已足夠涵蓋病患生命終末善終的處置?
「當然是不夠的。以病人為中心,尊重病人自主權的病人權益,不應該只是病人可依前述二法,拒絕過度的醫療,而更應該可以爭取自己決定自己的生命權!」推動安樂死的意見領袖、婦產科醫師江盛強調,不論「安寧條例」僅限末期病人或《病主法》增加處於不可逆轉之昏迷狀況、永久植物人等情況,仍是不足,「因為有些重症病患,長期忍受病痛折磨,身心健康惡化到求生不能,求死不得。」
律師兼諮商心理師紀岳良說:「安寧醫療本身有侷限性,只是盡可能不要讓你痛苦,但是即便緩和你的痛,『失尊嚴、沒有自主能力』這件事情,還是活生生擺在那裏,現實的困難例如大小便失禁,不可能回到有尊嚴自主的狀態。對於自主性比較強的人來說,會覺得為什麼不能好好安排自己的死?」他強調,安樂死與現有安寧醫療都是追求善終,推安樂死的人的想法,有很多層次,但最終的哲學核心是「我要自主」。
台灣尊嚴善終諮詢服務協會理事長彭湛歡認為,「安寧條例」及《病主法》這兩個現有的善終法令依舊是「被動式」,尤其是無法顧慮到癱瘓的患者,這些患者的身體狀況無法糟到用安寧或病主的方式「被動死亡」,安樂死就是給予這類患者這第三個選項,主張安樂死的人,也都是希望讓社會各個不同疾病患者,都有選擇自主善終這條路。
根據「生命終結態度意見調查」,針對台灣目前「安寧條例」的執行情況,整體評價是好壞各半,整體滿意的比例為32%,不滿意的比例為30.7%,其餘的37.3%受訪者表示不清楚該條例目前的執行現況。
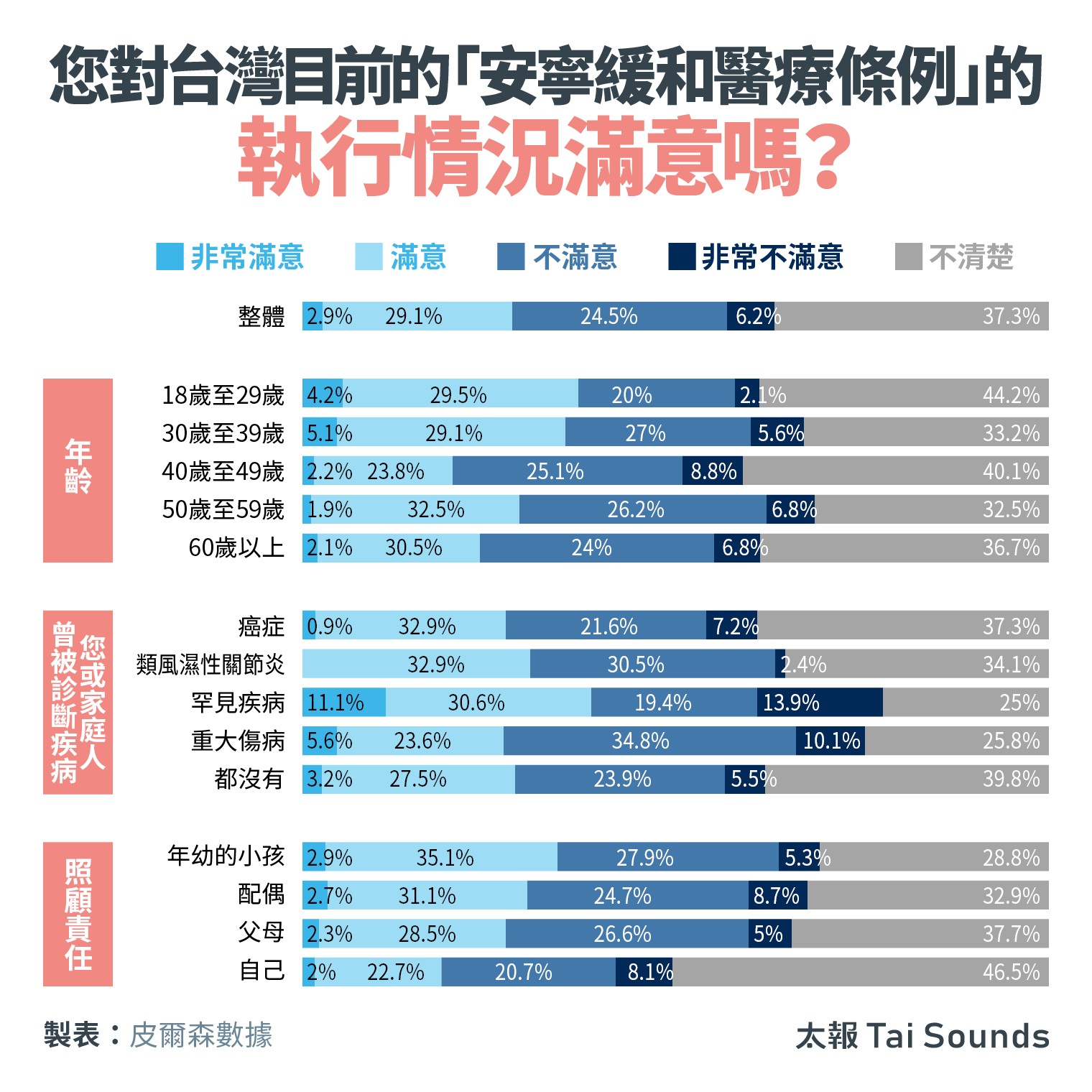
對目前「安寧條例」的執行情況滿意嗎?
其中,受訪者或是家人曾被診斷出各類疾病者,對「安寧條例」的執行現況滿意程度有所不同,其中罕見疾病的整體滿意度最高,非常滿意的比率達到11%,這或許與這些病患和家屬對於末期照護服務的需求及期望更為迫切有關。其次就是類風溼性關節炎,但整體滿意度都未超過半數。
南華大學生死學系助理教授蔡長穎曾作過研究,分析調查台灣的安寧數據,大部分的病患使用時期都很短,約有四分之一的人使用不到7天就往生,顯示很多人不理解什麼是「安寧」。
今年針對雲林、嘉義地區長者研究安寧的認知理解,蔡長穎發現,多數老人家不懂什麼是「安寧」,聽過的人也都誤以為那就是「等死」,子女往往也因此不敢送父母到安寧病房,怕落得不孝之名,但卻忽略如果在死前仍做無效醫療,可能只是徒增其痛苦。
第二個問題是,台灣在安寧醫療部分做得較好仍是在身體及生理部分,但是心理層面及社會層面是差強人意。蔡長穎指出,末期照顧的身心社靈都很重要,可是安寧健保給付並未納入心理師及社工師資源。靈性照顧部分除了宗教醫院會聘用臨床宗教師,多數醫院都只是志工或兼職,「很多末期病人渴求靈性慰藉,但是台灣所做的明顯不夠完整」。
第三是人力資源不足的問題。「許多醫院不是安寧病房不足,而是建置了10幾床,卻因為照護人力不足而無法開滿床。」蔡長穎說,因為安寧訓練分為甲類跟乙類,安寧病房臨床照護需要有80小時的甲類訓練,即使受訓完成,考量待遇、壓力等問題,回到臨床的護理人員更少。
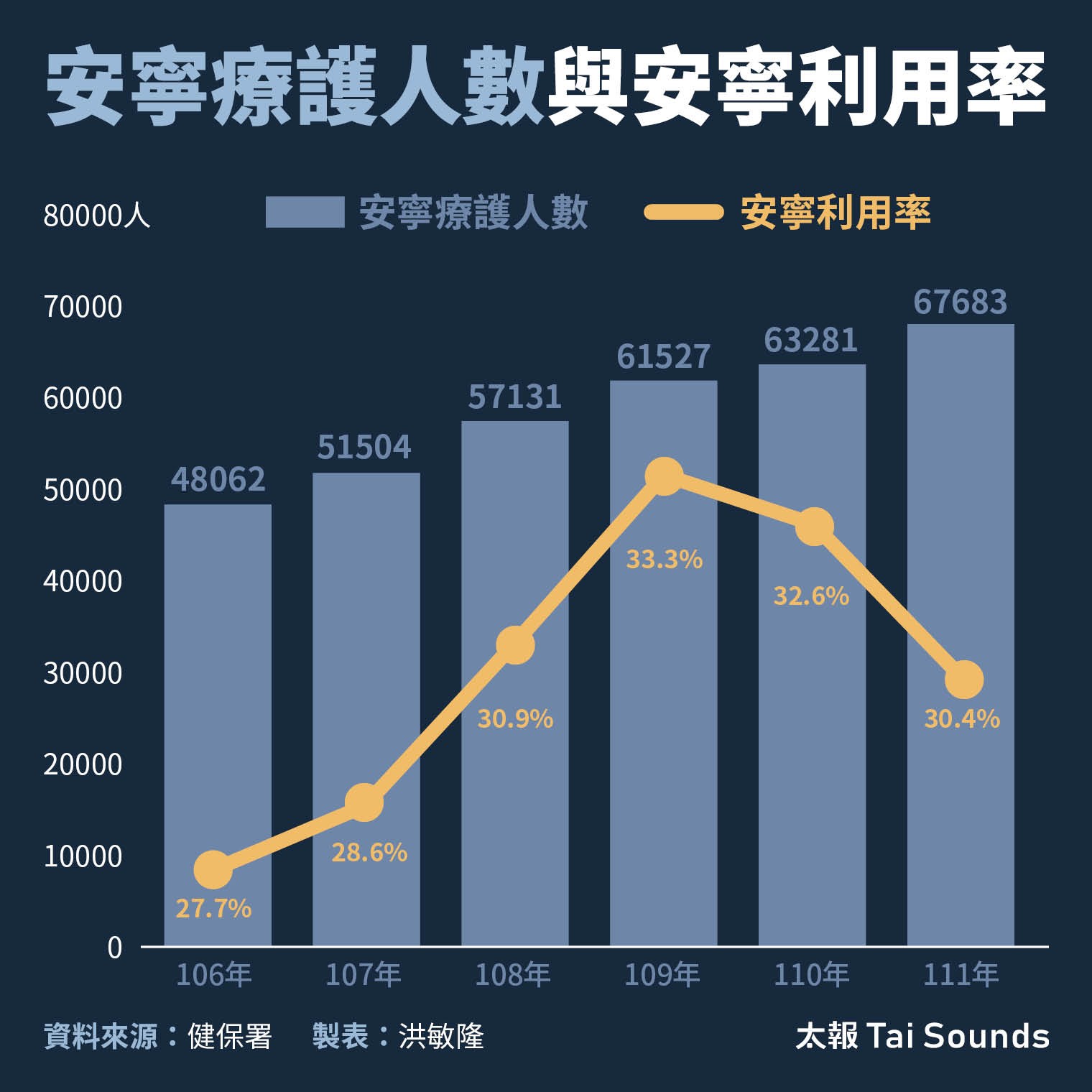
安寧療護人數與安寧利用率
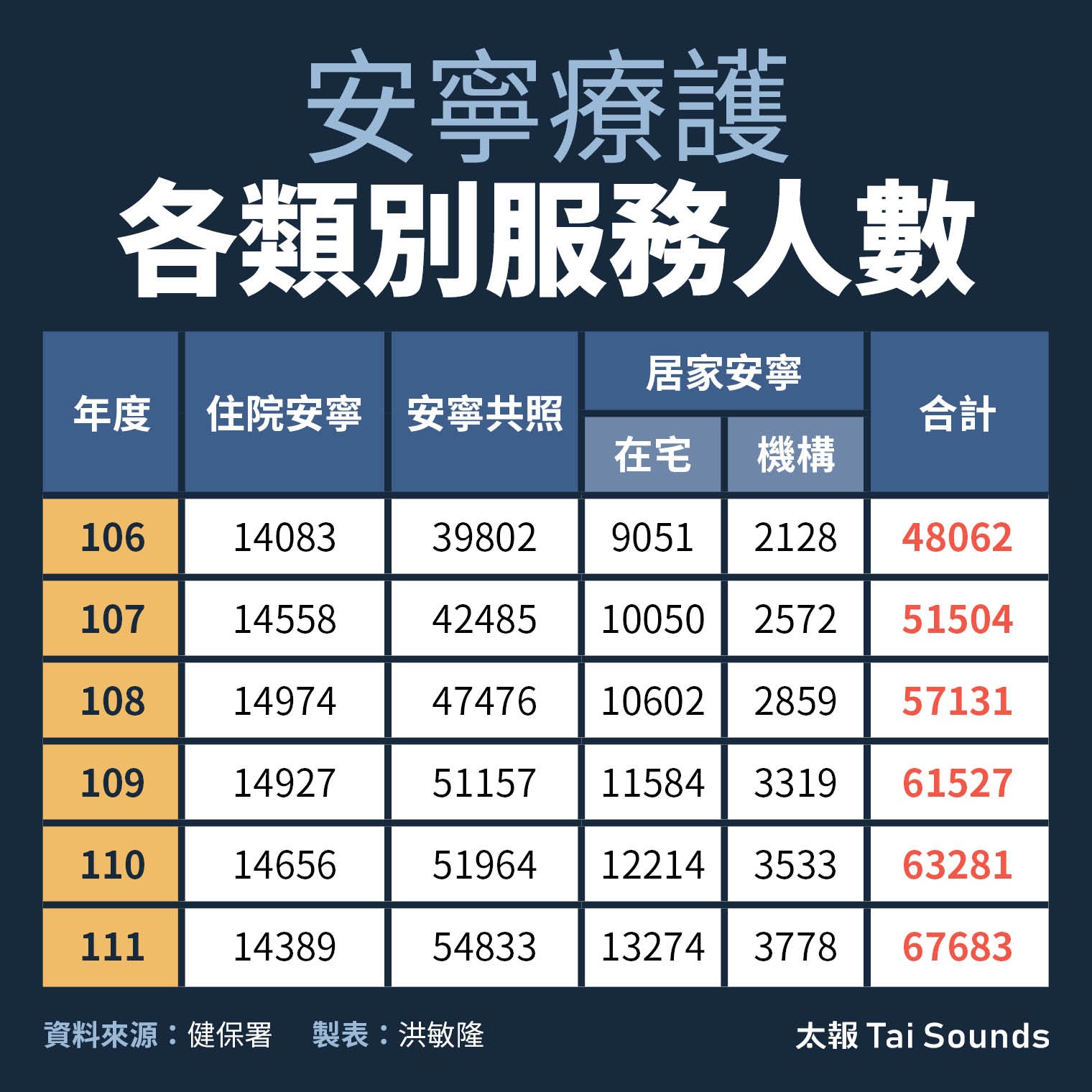
安寧療護各類別服務人數
不只是臨床的安寧照護問題,陽明交通大學公衛所所長楊秀儀指出:「大家都還是希望留口氣回家往生!」居家安寧一定要做好,但是人力不足問題是捉襟見肘,「需要照護就只想到找瑪麗亞(指外籍看護)」,在邁入超高齡社會必須重視「照顧的價值」,應反思為什麼很多人寧願去做外送,就是政府沒有重視照顧的意義和價值,沒有給予適當合理地位跟薪資,「安寧要做好,社會有很多觀念要改變。」
《病主法》實施以來,執行效果並非完全理想,台灣20歲以上、具完全行為能力的國民中,目前僅有約6.5萬人簽署了預立醫療決定(Advance Decision, AD),這意謂著每千人中僅約3人簽署,顯示超過99%的人群未受益。
相較於「安寧條例」整體評價好壞參半,《病主法》是不滿意大於滿意,整體滿意的比率為28.1%,整體不滿意的比率為35%,其餘的36.9%受訪者表示不清楚該法目前的執行現況。
專家分析,《病主法》執行中遇到的主要問題包括高額的諮詢費用、諮詢質量與數量的權衡、以及宣傳不足所造成城鄉間的差異等。
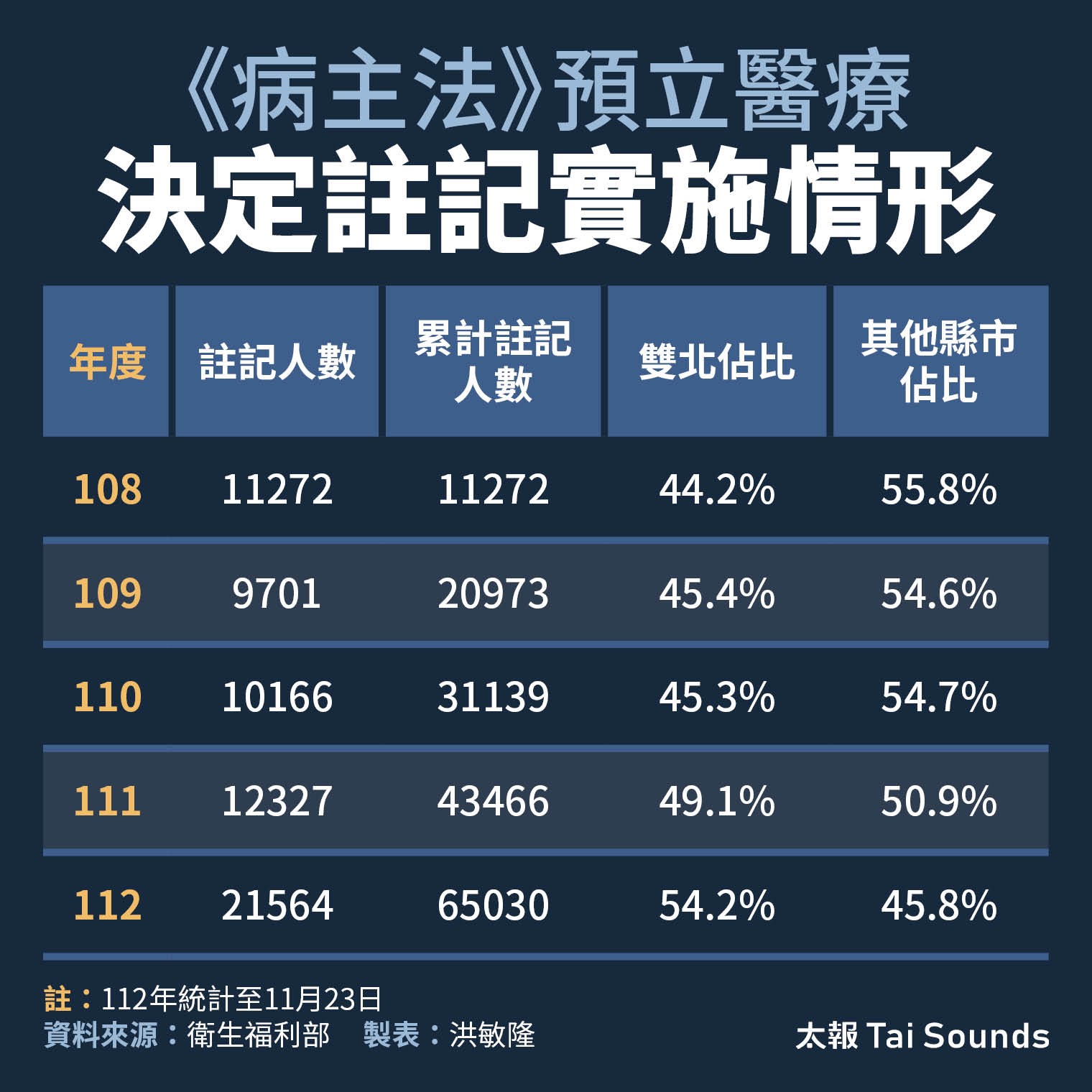
《病主法》預立醫療決定註記實施情形
諮商門診是未雨綢繆性質,不在《全民健康保險法》規範的「疾病、傷害、生育事故」給付對象內,民眾得自費。蔡長穎比喻這就像是「須買單的善終」,預立醫療照護諮商需進行收費,可能導致民眾卻步,進而影響民眾簽署意願。
他要大家省思問題:「若善終是全民的基本人權,『須買單』的善終還算不算是基本人權?」目前中、低收入戶雖可免費接受照護諮商服務,但相關邊緣戶族群及未領有福利身分亦無力負擔費用的民眾,是否就被排除在「自主」之外?
照護諮商權能不足是另一個問題,蔡長穎說:「生死議題沒有那麼簡單,很難在1至1.5個小時就能夠梳理。」
健保署數據也顯示,在六都尤其是雙北的醫學中心,願意付費諮商的民眾較多,但醫院基於成本考量不會多開門診,想諮商得排隊好幾個月,反觀非六都的縣市,民眾不是沒聽過《病主法》,就是經濟能力不比都會區,ACP門診(預立醫療照護諮商,Advance Care Planning, ACP)門可羅雀。
楊秀儀則是反對ACP免費,因為「免費東西是最貴」,由健保給付會造成醫院拚死拚活推行,最後結果卻是讓民眾作決定時都很膚淺。她反問:「為什麼很多人認為吃私房菜不會貴很OK,卻會覺得善終很貴?,對死亡的想法,家人跟醫療團隊大家談一談,一次不夠就多來幾次,必須維持有品質的ACP,將資源補貼較困苦的人。
安寧病房。陳品佑攝
多數臨終病人「沒有機會」接受安寧療護,在減少痛苦、維持尊嚴中走完人生最後一哩路,蔡長穎認為突顯第三個問題「宣導資訊不足」,尤其是偏鄉地區民眾普遍對相關法源依據、執行事項、可保障的權利、何謂醫療委任代理人、何謂見證人等皆混淆不清,民眾接受上述相關訊息的機會與管道較少,政府宣導工作的力道還須加強。
善終這條路上,不只是該思考是否需要另一個路徑,現有的路徑能不能讓人走的順遂、無礙,還有很大的努力空間。
抽樣方法採用網路主動發放調查方式,透過資料管理平台(DMP),在性別、年齡與居住地比例分層隨機抽樣進行調查,並輔以網路行為分析帶入使用者輪廓標籤,確保符合調查對象的唯一性。同時針對使用者的性別、年齡與居住地的準確性採用網路行為與資料庫標籤比對方式,結合問卷題目設計做雙重認證,確保資料正確性與可靠性。
文字記者:洪敏隆
攝影:陳品佑
美術:王韋智
編輯:林佳鋒、陳康宜
發布日期:2023-12-08 07:20
最新more>
熱門more>
- 道奇隊是美國體育界最強球隊!美商業雜誌讚:商業面也建立巨大帝國
- 打臉「速球弱點」、「三振偏多」質疑 白襪堅信村上宗隆「這數據」
- 鐵道局認了「中國籍人士」桃機現身第三航廈工地 目的:來技術指導
- 高雄準公幼女童疑遭青梅竹馬性侵 教育局、社會局緊急介入
- 申請綠卡需離開美國 教育、資產、社媒也將審核
- 只能在月光下讀書!坦尚尼亞貧童逆轉人生拿到台大博士 流利中文驚艷全場
- 中信外野喊聲以寡敵眾超震撼!平野惠一:全隊都有感受到球迷的力量
- 魏哲家嫌貴也得買!台積電大手筆投資AI 成為全台「智慧工廠」典範
- 陸女赴金門賣淫 金防部證實:7官兵涉社維法遭查
- 中國豬價跌16年新低!紐時曝背後危機:經濟恐出現「不祥之兆」

